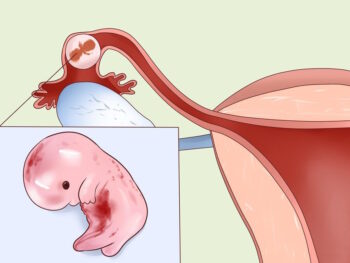
Виды внематочной беременности: как и где это происходит
Внематочная беременность — это всегда неожиданность, но ее локализация влияет на симптомы и тактику лечения. Знание этих особенностей помогает врачам действовать быстро и точно.
-
Трубная беременность (95–97% случаев)
Эмбрион закрепляется в маточной трубе — узком «коридоре», который не способен растягиваться. Чаще всего это происходит из-за воспалений или спаек, которые замедляют движение оплодотворенной яйцеклетки к матке. Если эмбрион продолжает расти, труба может разорваться, вызвав внутреннее кровотечение. Чем раньше выявлена проблема, тем выше шанс сохранить трубу.
-
Яичниковая беременность
Эмбрион прикрепляется к яичнику. Это редкий случай (менее 1%), который сложно отличить от трубной беременности даже на УЗИ. Такая беременность прерывается рано, но требует аккуратного удаления, чтобы не повредить яичник.
-
Шеечная беременность
Эмбрион опускается в шейку матки — область, густо пронизанную сосудами. Это крайне опасная ситуация: даже небольшое вмешательство может спровоцировать массивное кровотечение. Раньше такие случаи часто заканчивались удалением матки, но сегодня врачи используют эмболизацию сосудов (блокировку кровотока) и щадящие методы удаления.
-
Брюшная беременность
Эмбрион прикрепляется к органам брюшной полости — кишечнику, сальнику или брюшине. Это происходит, если яйцеклетка «выпала» из трубы в брюшную полость. В редких случаях такая беременность развивается до поздних сроков, но чаще требует срочного удаления из-за риска повреждения органов.
-
Гетеротопическая беременность
Казуистически редкая ситуация, когда один эмбрион закрепляется в матке, а второй — вне ее. Такое возможно после ЭКО или при естественной многоплодной беременности. Здесь важно сохранить маточную беременность, аккуратно удалив внематочную.
Причины: почему это происходит?
Внематочная беременность никогда не возникает «просто так». Ей часто предшествуют состояния, которые нарушают проходимость маточных труб или их способность сокращаться:
- Воспалительные заболевания. Хламидиоз, гонорея или хронические инфекции вызывают спайки, которые мешают эмбриону продвинуться в матку.
- Операции на органах малого таза. Даже удаление аппендикса или кисты яичника может привести к рубцам.
- ЭКО. Искусственное оплодотворение немного увеличивает риск.
- Курение. Никотин нарушает работу маточных труб.
- Возраст старше 35 лет. С годами естественная подвижность труб снижается.
Важно: это не ваша вина. Ни одна женщина не может предугадать, как поведет себя ее организм. Но вы можете помочь себе — вовремя обратившись за помощью.
Симптомы: тревожные сигналы, которые нельзя игнорировать
На ранних сроках внематочная беременность ощущается как обычная: задержка месячных, тошнота, нагрубание груди. Но уже через 4–6 недель появляются признаки, которые должны насторожить:
- Боль внизу живота. Сначала слабая, тянущая, затем резкая, отдающая в поясницу или прямую кишку.
- Кровянистые выделения. От светло-розовых до коричневых, не похожих на обычные месячные.
- Слабость и головокружение. Если труба разрывается, начинается внутреннее кровотечение. Кожа бледнеет, давление падает, пульс учащается.
Не ждите, пока станет хуже. Даже один из этих симптомов — повод срочно сделать УЗИ. В нашем центре вас примут без очереди, чтобы исключить угрозу.
Диагностика: как найти проблему до угрозы
Диагностика внематочной беременности — это гонка со временем. Наша задача — не только поставить точный диагноз, но и успокоить вас, объяснив каждый шаг.
- Беседа с врачом
Сначала гинеколог расспросит о симптомах: когда начались боли, есть ли задержка месячных, были ли в прошлом воспаления или операции. Не стесняйтесь говорить даже о незначительных деталях — например, о легком головокружении или слабости. Эти «мелочи» могут стать ключом к диагнозу. - УЗИ малого таза
Трансвагинальное УЗИ (через влагалище) — самый точный метод. Уже на 4–5 неделе врач увидит, есть ли эмбрион в матке. Если его нет, но анализ крови на ХГЧ положительный — это тревожный сигнал. При подозрении на внематочную беременность специалист проверит трубы, яичники и брюшную полость. - Анализ крови на ХГЧ
ХГЧ — гормон, который растет при беременности. При внематочной его уровень увеличивается медленнее, чем при маточной. Например, если за 48 часов показатель вырос менее чем на 60%, это косвенно указывает на проблему. - Кульдоцентез (редко)
Если есть признаки внутреннего кровотечения, врач может аккуратно взять жидкость из брюшной полости через задний свод влагалища. Наличие крови подтверждает разрыв трубы. - Лапароскопия
В сложных случаях, когда другие методы не дают ответа, проводят диагностическую лапароскопию. Через крошечный прокол вводят камеру и осматривают органы. Если диагноз подтверждается, сразу переходят к лечению.
Важно: Мы не назначаем лишних анализов. Каждое исследование — это шаг к спасению вашего здоровья.
Лечение: бережные методы для вашего будущего

Лечение зависит от того, на каком этапе обнаружена беременность, и хотите ли вы сохранить фертильность.
- Медикаментозное лечение
Когда применяется:
- Эмбрион жив, размер до 3,5–4 см.
- Нет признаков разрыва трубы.
- Уровень ХГЧ не превышает 5000 мМЕ/мл.
Как это работает:
Препарат метотрексат (в уколах) останавливает деление клеток эмбриона. Через несколько дней уровень ХГЧ начинает падать. В течение 2–4 недель организм самостоятельно «рассасывает» беременность.
Плюсы:
- Нет операции.
- Сохраняется труба.
Что важно знать:
- После укола возможны боли в животе и кровянистые выделения — это нормально.
- Нужно еженедельно сдавать кровь на ХГЧ, пока показатель не упадет до нуля.
- Планировать беременность можно через 3–6 месяцев.
- Лапароскопия (малоинвазивная операция)
Когда применяется:
- Эмбрион слишком большой.
- Есть риск разрыва трубы.
- Пациентка хочет сохранить фертильность.
Как это работает:
Через 2–3 прокола в животе хирург вводит инструменты и камеру. Если труба не повреждена, эмбрион удаляют, сохраняя орган (туботомия). Если труба разорвана или деформирована спайками, ее удаляют частично или полностью (тубэктомия).
Плюсы:
- Минимальные рубцы.
- Восстановление за 3–5 дней.
- Сохранение второй трубы (если она здорова).
- Экстренная лапаротомия
Когда применяется:
- Массивное кровотечение.
- Шоковое состояние пациентки.
Как это работает:
Хирург делает разрез на животе, удаляет эмбрион и останавливает кровотечение. Это тяжелая для организма операция, но она спасает жизнь.
- Лечение шеечной беременности
Методы:
- Эмболизация сосудов: через катетер вводят вещество, блокирующее кровоснабжение эмбриона.
- Инъекции метотрексата в шейку матки под контролем УЗИ.
- Вакуум-аспирация: аккуратное удаление эмбриона с последующим наложением швов.
После лечения: ваше восстановление
- Физически: 2–4 недели избегайте тяжелых нагрузок, посещения бани и секса.
- Эмоционально: разрешите себе горевать. Потеря беременности — это больно. Наши психологи помогут пережить этот этап.
- Планирование: через 6 месяцев пройдите гистеросальпингографию (проверку проходимости труб) и обсудите с врачом риски следующей беременности.
Профилактика: как защитить свое будущее
Полностью исключить риск нельзя, но можно снизить его в разы:
- Лечите инфекции вовремя. Не допускайте, чтобы воспаление перешло в хроническую форму.
- Планируйте беременность. УЗИ на раннем сроке покажет, все ли в порядке.
- Избегайте абортов. Они травмируют матку и трубы.
- Откажитесь от сигарет. Это улучшит работу репродуктивной системы.
- Прислушивайтесь к себе. После ЭКО или при рисках приходите на УЗИ каждые 2 недели.
Помните: даже если одна беременность оказалась внематочной, следующая может быть абсолютно нормальной. Главное — дать организму время восстановиться.
Услуги
Почему пациенты выбирают Израильский медицинский центр в Ташкенте
Мы знаем, как хрупко ваше состояние сейчас. Поэтому в нашем центре:
- Работают хирурги с 15-летним опытом. Они провели сотни операций при внематочной беременности, сохранив женщинам возможность стать мамами.
- Используют лапароскопию. Это снижает кровопотерю, боль и рубцы. После такой операции вы вернетесь домой через день.
- Не бросают после выписки. Вы получите список анализов, график контрольных УЗИ и номер врача для экстренных вопросов.
- Хранят ваши тайны. Никто, кроме лечащего врача, не узнает о вашей ситуации.
Мы не просто лечим — мы помогаем пережить этот этап и смотреть в будущее с надеждой.
Запишитесь на консультацию в IMC
Если вы заметили тревожные симптомы или пережили внематочную беременность — приходите в наш центр. Мы поможем вам пройти через это и сохранить веру в счастливое материнство.
Записаться на консультацию можно по телефону +998 555 020 300 или через форму записи на сайте, а также непосредственно в клинике у администраторов в часы работы IMC.
Отправить заявку
Отзывы
Азамат Амирович прекрасный врач, профессионал своего дела! Получили прекрасную консультацию, проходим этап подготовки к эко!
Замечательно, врачи вежливые, обслуживание современное, спасибо врачам, особенно репродуктологу Азамату Амировичу, который ко всему внимателен.
Juda mehribon, saxiy, professional shifokor. U bemorlarga juda nozik yondashadi, qayerda hazil qilishni, muammoni qanday tushuntirishni biladi
Мы вчера были в этом медицинском центре, надеемся что все будет хорошо вместе с наилучшим врачом Ситорой Ибрагимовной процедура только начинается.
Doktor meni tinchlantirdi. U bilan gaplashish juda yoqimli edi. U juda bilimdon mutaxassisga o’xshardi. Shifokor juda yaxshi savollar berdi va javoblarimga to’g’ri javob berdi. U menga testlarni buyurdi. Biz ularning natijalarini batafsil muhokama qilamiz.
Частые вопросы и ответы
Можно ли родить после удаления трубы?
Да. Если вторая труба проходима, беременность наступит естественным путем. Если нет — ЭКО станет решением.
Как отличить внематочную беременность от выкидыша?
Самостоятельно — почти невозможно. Только УЗИ покажет, где находится эмбрион.
Будет ли больно во время лапароскопии?
Операция проходит под общим наркозом. После нее вы почувствуете дискомфорт, но мы назначим обезболивающие.
Могла ли я предотвратить это?
Нет. Вы не виноваты. Иногда даже идеальное здоровье не гарантирует, что беременность будет маточной.
Когда можно планировать ребенка снова?
Через 6–12 месяцев. За это время организм восстановится, а вы успеете пройти обследование.




Вчера была на консультации у врача ,,,выражаю особую благодарность,, за ваше терпение и успех в вашей карьере,, а также верю в то что вы нам поможете ,,, спасибо огромное вам